
抜歯即時インプラント
抜歯即時インプラントとは
抜歯即時インプラントとは、歯を抜くと同時にインプラント手術を行う術式です。
インプラント治療の流れ
- 抜歯
- 抜歯部位の治癒を待つ(3〜6ヶ月)
- インプラント治療のための診査(CT撮影など)
- インプラント埋入手術
抜歯即時インプラントの流れ
- インプラント治療のための診査(CT撮影など)
- 抜歯+インプラント埋入手術
抜歯即時インプラントでは、通常のインプラント治療での【2】を省略できるため、圧倒的に治療期間を短縮することが可能になります。
頬や唇側の歯を支えている骨はとても薄く、抜歯をすると吸収してしまいます。抜歯後に吸収する骨の量は、幅が3.87mm、垂直的な高さは1.67mm減少すると報告されています。
(Alveolar bone dimensional changes of post-extraction sockets in humans: a systematic review. Van der Weijden F, Dell‘Acqua F, Slot DE.J Clin Periodontol. 2009 Dec;36(12):1048-58.)
その結果、頬や唇側の歯ぐきが凹んでしまい、その状態でインプラント治療を進めると治療後に食べカスが溜まりやすかったり、歯磨きが難しくなったりします。そこで、多くの症例ではインプラントをする際に骨増生(GBR)が必要になりますが、GBRの手術は侵襲が大きく、術後に腫れや痛みを伴います。そういった観点からも抜歯即時インプラントでは通常のインプラントよりも低侵襲で手術を行うことが可能です。
さらに、近年では条件によっては歯を部分的に残して、より低侵襲で、より審美的な結果が得られる治療方法(ソケットシールドテクニック:SST)も確立されてきました。
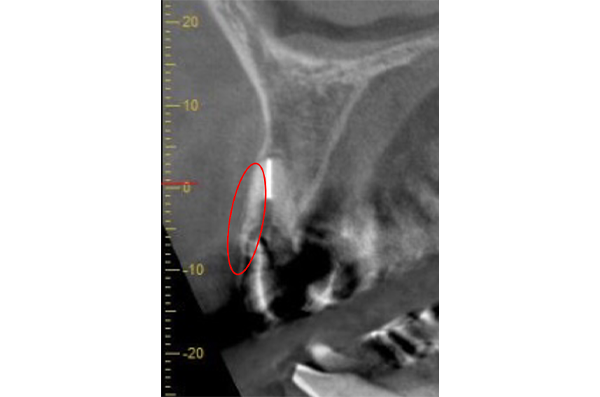 この歯を抜歯すると、赤丸部の薄い骨(この症例では約0.2mm厚)が吸収し、歯ぐきが凹んでしまいます。
この歯を抜歯すると、赤丸部の薄い骨(この症例では約0.2mm厚)が吸収し、歯ぐきが凹んでしまいます。
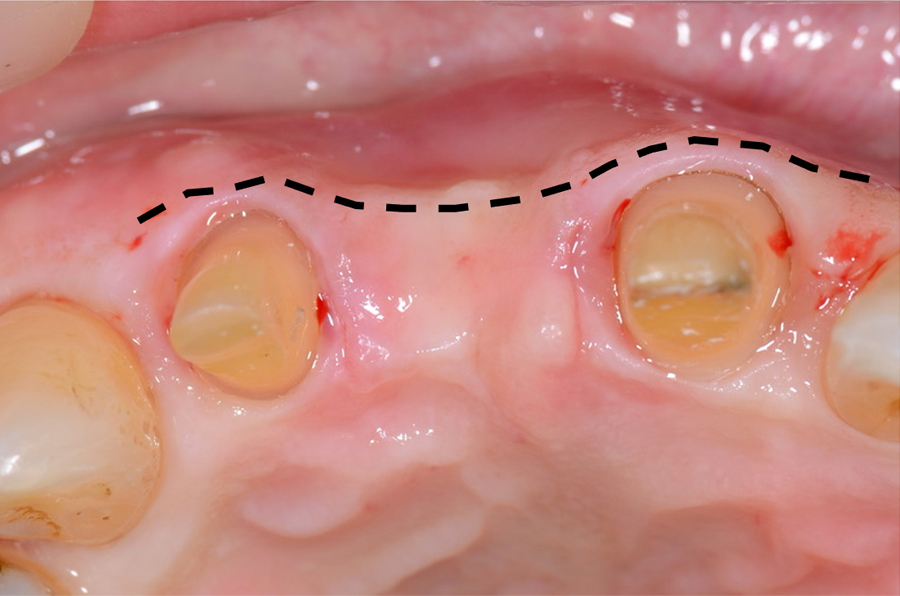 歯を抜いた部位は黒転線で示すように凹んでしまいます。
歯を抜いた部位は黒転線で示すように凹んでしまいます。
抜歯即時インプラントの適応症
- インプラントを支えられるだけの、骨の厚みと高さが残存していること
- 歯周病や虫歯がコントロールされていること
これは全てのインプラント治療で言えることです。口腔内が細菌だらけでは、傷の治りは悪くなりますし、インプラント治療後にもインプラント周囲炎などのトラブルの原因となります。 - 全身的に健康であること
糖尿病のような易感染性の疾患では術後感染のリスクが高まります。また、抗凝固薬を服用されている場合には出血リスクがありますので、内科医との連携が必要になります。 - 非喫煙者であること
喫煙により傷口の治りが悪くなり、手術部位が感染するリスクがあります。 - 抜歯する歯の感染がコントロールされていること
抜歯時に感染している組織を全て取りきれなければ、埋入したインプラントに悪影響を及ぼします。
抜歯即時インプラントのメリット
- 治療期間を短くすることができる
通常のインプラント治療では抜歯部位の治癒を待たなければならないので、その分治療の期間が長くなります。 - 手術の侵襲を軽減できる可能性がある
抜歯即時インプラントでは切開を行わない症例もあります。侵襲が少なければ、術後の痛みや腫れを少なくなります。 - 見た目が綺麗に仕上がる
抜歯した部位に骨補填剤を填入するため、歯ぐきの形を変化しにくくなります。
抜歯即時インプラントのデメリット
- 高度な技術が求められる
骨を傷つけないよう慎重に抜歯をしなければなりません。また歯の生えている方向とインプラントを埋入する方向は異なるため、正確に埋入するためには技術・知識・経験が必要です。 - インプラントを埋入できないことがある
インプラントは初期固定といって、骨に食い込ませるように埋入する必要がありますが、抜歯即時インプラントでは通常よりも骨が少ないため、初期固定を得にくいことがあります。 - インプラントが骨と結合しないことがある
通常のインプラントと比較して感染リスクが高いのが抜歯即時インプラントです。その結果、インプラントと骨が結合しないことがあります。
抜歯即時インプラント 症例
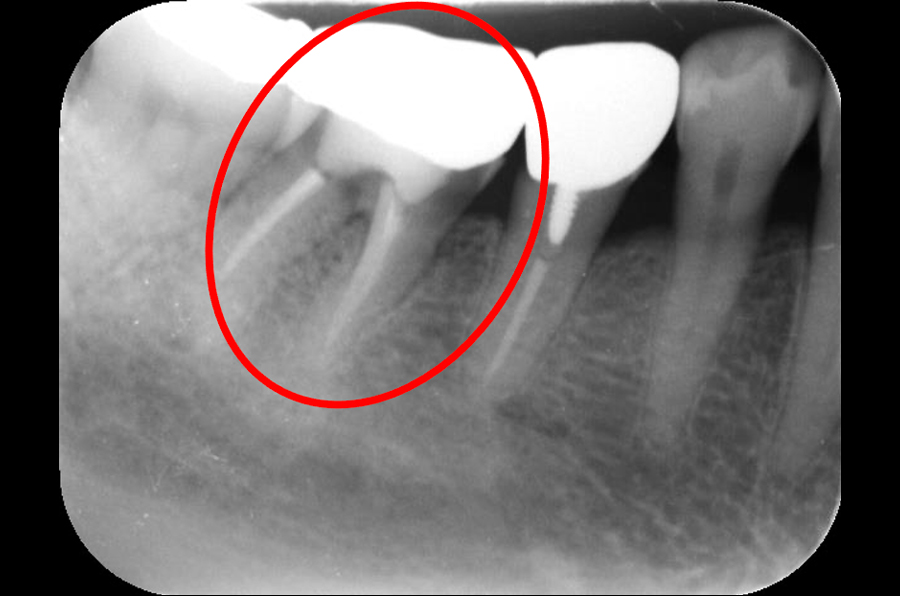
CASE 1
治療前
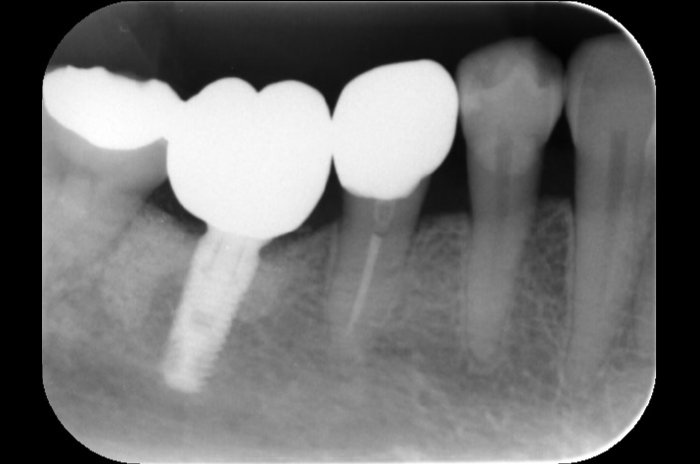
治療後
| 年齢・性別 | 55歳・女性 |
| 主 訴 | 右下の歯茎が腫れる |
| 全身的既往歴 | 特記事項なし |
| 歯科的既往歴 | 左上に10年ほど前にインプラント治療を行ったことがある。 |
もっと見る
